Напечатаем сердце и вырастим легкие? Как ученые при помощи 3D-биопринтинга учатся «собирать» органы
Сердце, которое напечатали всего за несколько часов. Ткани, выращенные из клеток самого пациента. Звучит как описание сцен из фантастического фильма или книги? Тем не менее подобные тесты, пускай не в столь одиозной форме, уже проводятся. Речь о так называемом 3D-биопринтинге. Что это вообще такое, какие надежды возлагают на технологию и какие ограничения есть у нее сегодня? Разбираемся.
Что вообще за биопринтинг
«Трехмерная биопечать, или 3D-биопечать, 3D-биопринтинг, — технология создания объемных моделей на клеточной основе с использованием 3D-печати, при которой сохраняются функции и жизнеспособность клеток», — такое достаточно мудреное определение нашлось в сети.
Если немного упростить, то биопринтинг — это печать тканей живых существ. Принцип действия технологии схож с устройствами для распечатки объемных моделей на классическом 3D-принтере, но вместо чернил подается специальный биоматериал — клетки различных тканей организма.
Донорских органов хватает не всем
Почему в исследовательской среде много говорят об этом? Одна из главных причин заключается в нехватке реальных донорских органов. В биопринтинге, очевидно, видят возможное решение ситуации.
Хотя есть и второе затруднение. Даже если пациент дожидается донорского органа, его организм принимает такую замену не всегда (зачастую, напротив, начинает отторгать). Человеку приходится принимать иммунодепрессанты, иногда на протяжении всей его жизни. Они замедляют работу иммунной системы, с большей вероятностью позволяя донорскому материалу прижиться, но одновременно увеличивая прочие риски, связанные с низким иммунным ответом.
Напечатанный же орган (важно: теоретически) из клеток самого пациента не должен отторгаться организмом, во всяком случае столь рьяно.
Как работает биопечать
Вместо пластика (или металла) применяются так называемые биочернила — это смесь, содержащая живые клетки, полученные из регенерируемой ткани пациента. Они смешивается с биосовместимым материалом (вроде гидрогеля или коллагена), который служит основой для роста и поддержания клеток.
Дальнейший процесс идейно схож с классической 3D-печатью: принтер (внешне такое устройство на самом деле мало чем от него отличается) послойно выкладывает структуру необходимого органа по заданной цифровой модели с точностью до микрона.
Какие бывают биопринтеры? В целом выделяется несколько основных разновидностей: экструзионные, струйные (их еще называют капельными), лазерные. Но, как это обычно бывает, у каждого собственные плюсы и минусы, а также сферы приоритетного использования.
- Так, например, струйные биопринтеры очень точны и практически не травмируют клетки, но при этом они ограничены по объему органов/ткани и скорости печати.
- Лазерные модели, как следует из названия, используют лазерный импульс для еще более точного переноса биоматериала, но они борее дороги и, что немаловажно, сложны в эксплуатации.
- Экструзионные устройства сегодня распространены больше всего.
В чем основные сложности технологии
Из информации выше можно предположить, что 3D-биопечать, несмотря на всю инновационность, более-менее «обкатана». На самом деле нет — по крайней мере в вопросе создания внутренних органов человека. Почему?
Основная причина кроется в особенностях человеческих клеток: у них существует предел собственного деления, по достижении которого эти клетки становятся непригодными для применения (донорские или тем более искусственные клетки, как упоминалось, могут в принципе не подойти).
Другими словами, даже если напечатать полноразмерную модель человеческого сердца, оно может не прижиться и/или, что не менее важно, никак не взаимодействовать с настоящими, «оригинальными» органами пациента — за это отвечает общая система клеток, тканей, нейронов и сосудов. Воспроизвести ее в полной (или хотя бы значительной) мере искусственно — достаточно сложная задача.
Если углубиться, главными сложностями выступают:
- Васкуляризация: необходимо создать сеть мельчайших капилляров, иначе напечатанные ткани «задохнутся».
- Иннервация: в органах проходят нервы, которые пока не умеют воссоздавать в полной мере.
- Сложные структуры — например, легкие — отличаются колоссальной площадью, и все это надо точно воспроизвести.
Но где-то же 3D-биопринтинг используется уже сейчас?
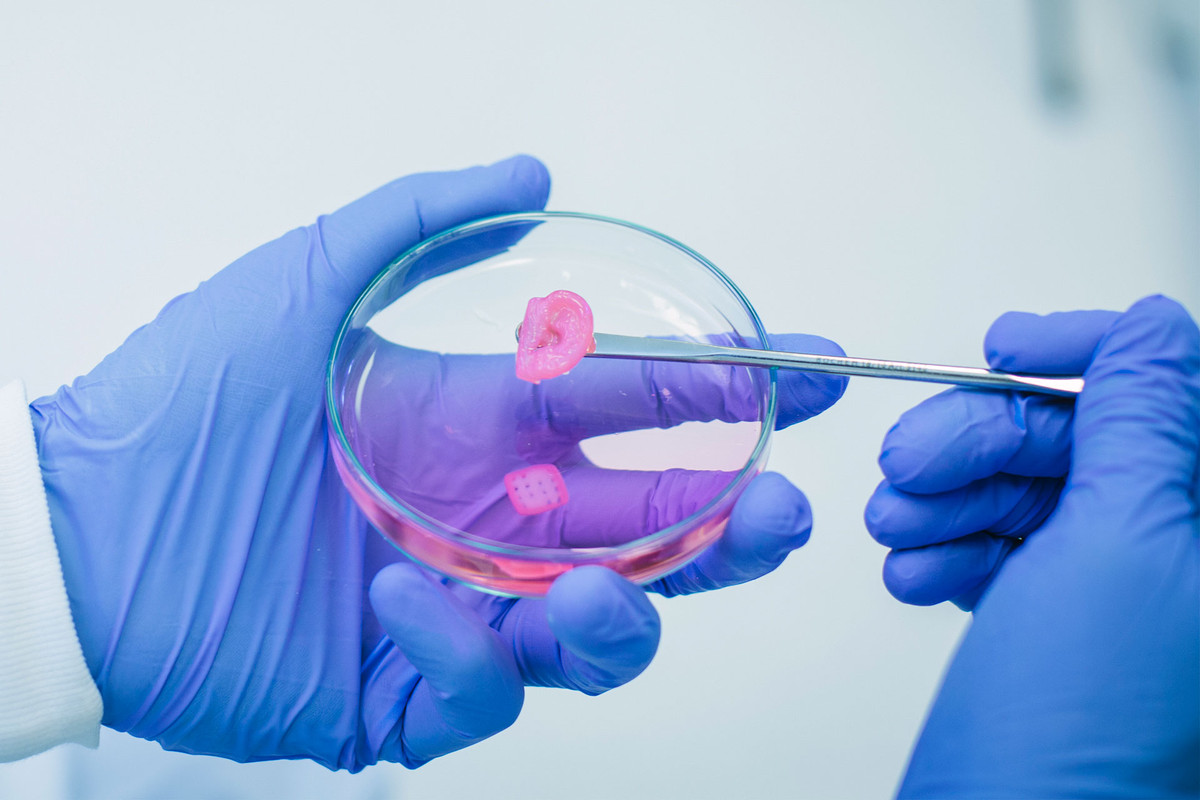
Если не брать в расчет «сложные» внутренние органы, да. Исследователи уже освоили печать так называемых плоских биоматериалов, в том числе хрящевой ткани.
Так, например, в 2022 году ученые из американской компании 3DBio Therapeutics изготовили для 20-летней девушки, которая родилась с деформацией правого уха, напечатанный из ее собственных клеток имплант. Пересадку напечатанных хрящевых тканей ушей проводили также нескольким детям в Китае — процедуры, как утверждают в сети, прошли успешно.
Среди других, еще более новых примеров — первая в мире печать многослойной живой кожи на открытой ране в 2024 году. Правда, этот случай скорее экспериментальный: ученые из Университета Пенсильвании (США) сгенерировали живую кожу с потенциалом для восстановления волос, но во время операции на крысах. Впрочем, представители университета уточнили: им удалось воссоздать все три слоя нормального эпидермиса, вмешательство исправило «значительный дефицит кожи» на головах животных.
Наконец, специалисты компании T&R Biofab (Южная Корея) также работают в сфере биопринтинга хрящевой и костной ткани и, как уверяют, используют наработки в ортопедии и челюстно-лицевой хирургии, сотрудничая с местными клиниками и медицинскими университетами.
Печать полноценного сердца или легких все же станет возможна?
Однозначного ответа пока нет, но множество исследователей настроены скорее положительно (если не сказать воодушевленно).
«Многое свидетельствует о том, что дальнейшее развитие биопечати в конечном счете поспособствует разработке новых методов лечения, таких как создание полноценных органов для аутологичной (то есть из тканей или клеток самого пациента. — Прим. Onlíner) трансплантации и новых методов лечения неизлечимых в настоящее время заболеваний», — такой вывод несколько лет назад сделали специалисты из испанского Университета Эстремадуры.
В Стэнфордском университете (США) также работают над несколькими проектами в сфере — они, если верить заявлениям ученых, также приближают возможность не только печати, но и полноценной адаптации генерируемых органов, в том числе сердца. Так, в прошедшем июне в Стэнфорде заявили: их биоинженеры сделали важнейший шаг к решению одной из самых сложных задач в биопринтинге органов — созданию сосудистых сетей, способных поддерживать выращенные в лаборатории ткани.
«Мы успешно сгенерировали достаточное количество сердечных клеток из стволовых клеток человека, чтобы напечатать целое человеческое сердце, и теперь мы можем создать хорошее, сложное сосудистое древо, которое будет поддерживать их жизнеспособность. Сейчас мы активно объединяем эти два фактора: клетки и сосудистую сеть», — заключают в материале.
Есть о чем рассказать? Пишите в наш телеграм-бот. Это анонимно и быстро
Перепечатка текста и фотографий Onlíner без разрешения редакции запрещена. ga@onliner.by