Мужчина потерял легкие из-за гриппа и двое суток прожил без них. Как это возможно?
Мужчина потерял легкие из-за гриппа и двое суток прожил без них. Как это возможно?
Инженеры, ученые и медики многие годы пытаются создать систему, которая могла бы заменить «вышедшие из строя» легкие: к настоящему времени существуют подобные решения, однако их применение ограничено. Новая разработка, спроектированная и реализованная группой специалистов и уже проверенная в деле, не станет панацеей, однако позволит изменить ситуацию, повысив шансы пациентов на выживание.
Пациент без легких
Сама история произошла в 2023 году, однако публикация с ее описанием появилась в специализированных источниках в январе 2026 года. Пациент — 33-летний на тот момент мужчина (назовем его Питер, реальное имя не раскрывается), который незадолго до описываемых событий заболел гриппом, усугубленным позже бактериальной пневмонией.
Чтобы выиграть время и в надежде на улучшения, Питера, находившегося под наблюдением врачей в течение пары месяцев, подключили к аппарату искусственной вентиляции легких. Однако у него развилась бактериальная инфекция — Pseudomonas aeruginosa, для которой характерна высокая устойчивость к антибиотикам.
Состояние пациента стало ухудшаться, медики диагностировали у него РДСВ (острый респираторный дистресс-синдром) — это дыхательная недостаточность, при которой и наблюдается широкий воспалительный процесс в легких, сопровождаемый развитием инфекции. Такое состояние считается опасным для жизни, поскольку легкие попросту перестают справляться со своей работой: в кровь попадает все меньше кислорода. Дальше было хуже.
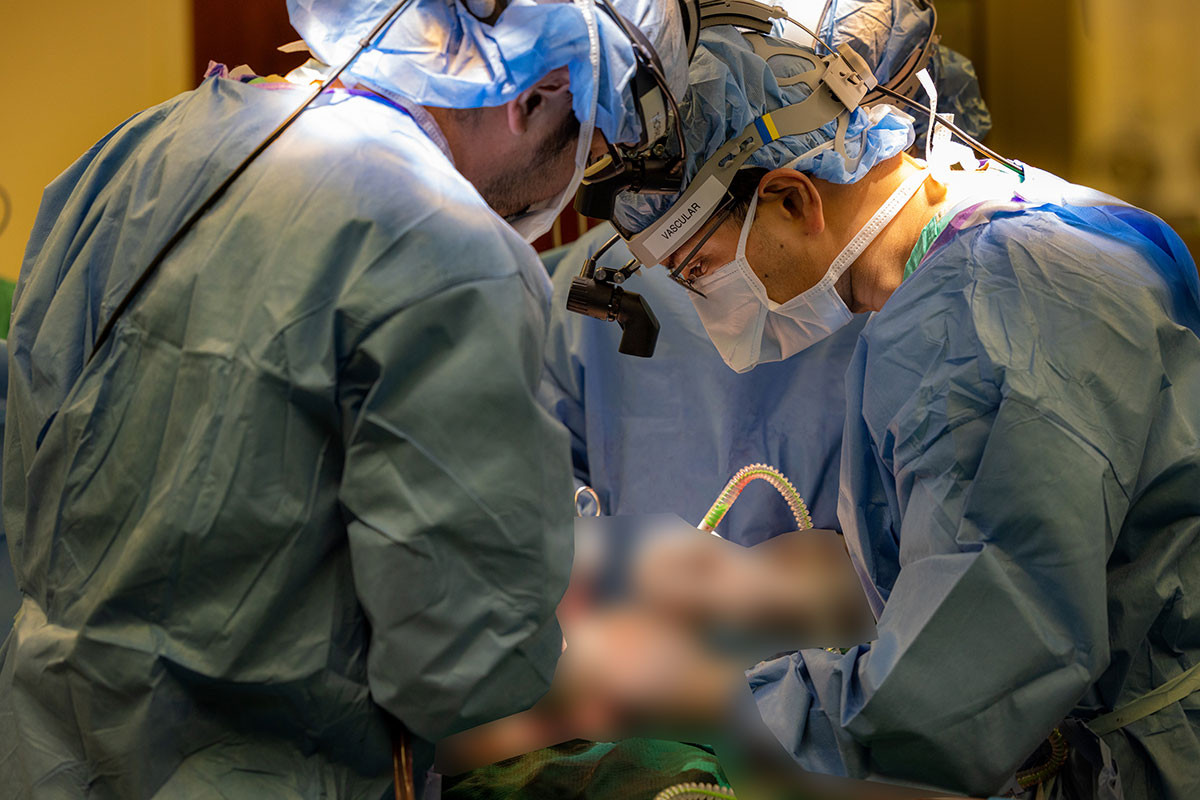
События развивались совсем не в сторону выздоровления, не помогала и интенсивная терапия: легкие сдавались, началась некротизирующая пневмония — разрушение тканей легких, сопровождающееся гнойным воспалением. У Питера развился септический шок, после чего стали отказывать почки и сердце, врачам пришлось проводить реанимационные мероприятия. Тогда стало понятно, что в текущем состоянии, которое еще и ухудшалось с каждой минутой, донорского органа Питер вряд ли дождется.
«У него произошла остановка сердца, пациент буквально умирал», — рассказал Анкит Бхарат, хирург госпиталя, где проходил лечение мужчина. Специалист добавил, что победить развивающуюся инфекцию было невозможно: любые антибиотики оказались полностью бессильны, а сердце и почки грозили окончательно выйти из строя.
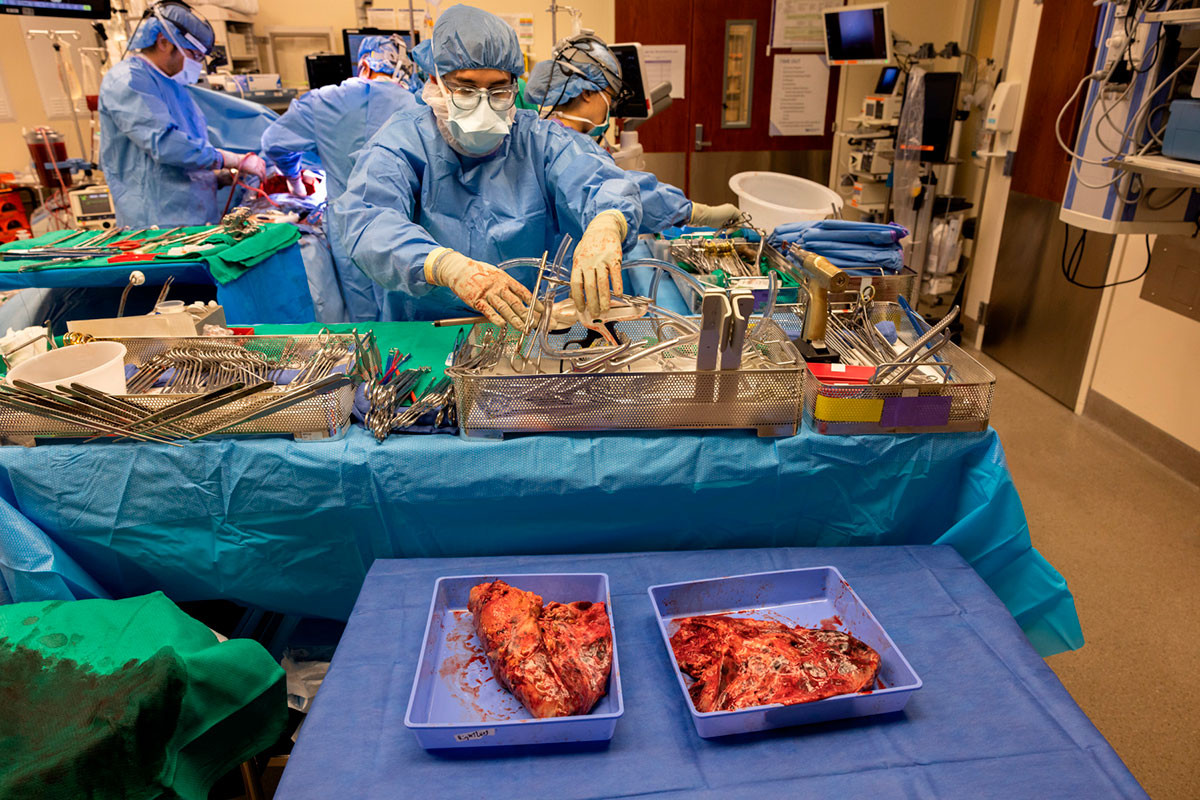
Тогда врачи приняли решение удалить источник заражения — легкие.
Удаленные легкие (не рекомендуется к просмотру впечатлительным)
При чем здесь COVID-19 и сердце на подушках
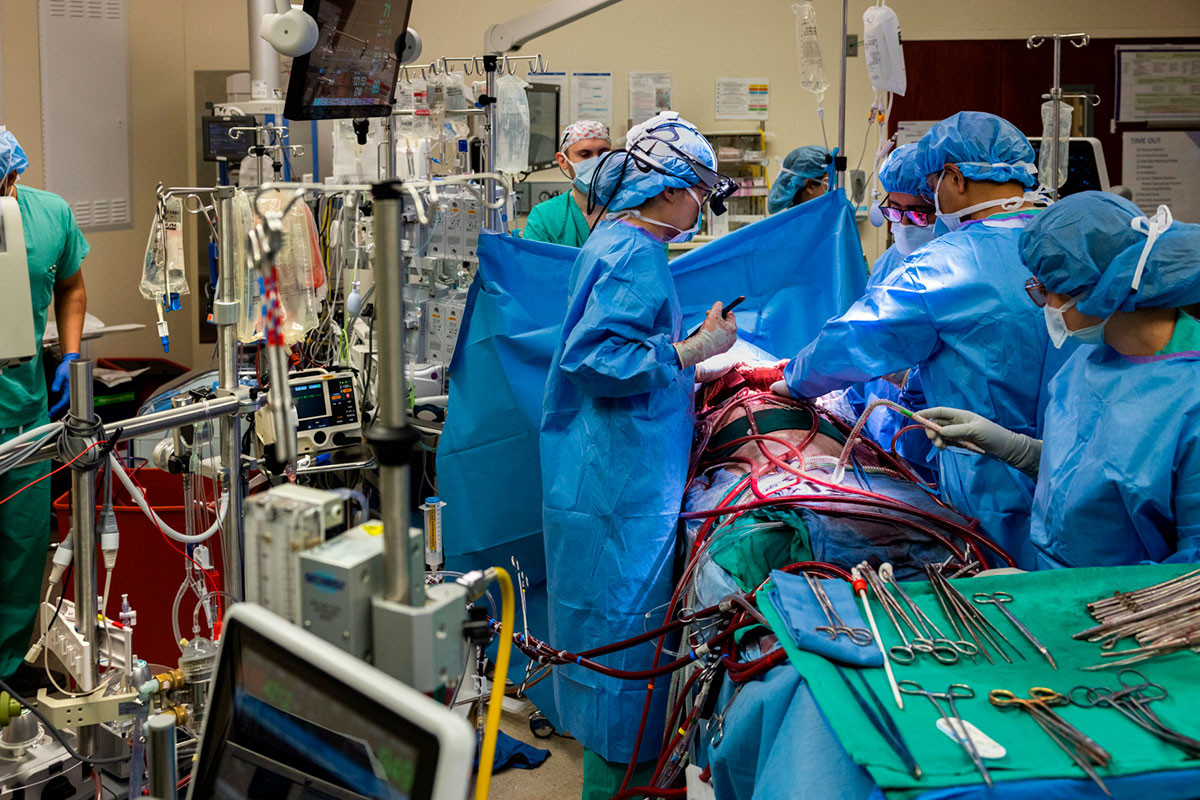
Для сохранения жизни пациентов, которые оказались в подобной ситуации, разработаны методы поддержания уровня кислорода в крови. Например, так называемая экстракорпоральная мембранная оксигенация (ЭКМО), когда искусственная вентиляция легких невозможна, а в случае с Питером все обстояло именно так. Правда, для применения ЭКМО необходимо, чтобы легкие оставались в теле пациента: только так с помощью этого метода можно поддерживать и работу сердца, прокачивающего кровь, насыщенную кислородом. И вновь это не случай их пациента: оба легких удалены.
Анкит Бхарат и его коллеги за некоторое время до описываемых событий начали разработку нового метода, в основу которого лег ЭКМО, но в измененном виде. К этому специалистов подтолкнула прошедшая ковидная пандемия: тогда количество пациентов, которым необходимо было продержаться «еще немного», выросло.
«Классический» ЭКМО представляет собой метод замещения функций сердца и легких, для чего используется кровь из крупных сосудов. Кровь помпой («замена» сердцу) прогоняют через оксигенатор («замена» легких) — устройство, насыщающее жидкую ткань кислородом и очищающее от углекислого газа. Бхарат и его коллеги внесли изменения в конструкцию ЭКМО, чтобы компенсировать потерю кровеносных сосудов легких, а также обеспечить забор и приток крови в новом дизайне: метод в том числе предполагал «подключение» к сердцу, а не кровеносным сосудам.
Так как грудная клетка пациента стала «просторней» без легких, сердцу требовалась временная дополнительная поддержка — ведь ему не на что «опираться». Для этого врачи использовали заполненные салином емкости — грудные импланты, применяемые в реконструктивной хирургии. Ими и «подперли» сердце.
Почему сразу не пересадили легкие? По очевидной причине: запаса органов попросту не было. Однако даже при наличии донорских легких «здесь и сейчас» Питер вряд ли бы пережил пересадку: организму требовалось время на стабилизацию состояния, вызванного заражением, остановкой сердца и сбоем почек. И модернизированная система ЭКМО, способная подстраиваться «на лету» под параметры кровотока, стала единственным способом для пациента держаться за жизнь. Обычная с высокой долей вероятности не справилась бы с задачей: слишком высоки риски возникновения тромбоза и других негативных эффектов.
Уже спустя сутки состояние мужчины улучшилось, спустя 48 часов оно стабилизировалось до уровня, когда можно было приступать к подготовке двойной пересадки легких. Операция была успешно проведена, Питер пошел на поправку, а спустя два года его «новые» легкие работают без сбоев. И он стал первым, кто прожил двое суток без легких — по крайней мере, с применением нового метода.
Вылечить старые легкие и вернуть обратно
Наташа Роджерс, специалист по трансплантации из Westmead Hospital в Сиднее, считает, что в перспективе подобный метод позволит извлекать на длительное время (двое суток — это уже очень много) «сбойные» легкие, лечить их и возвращать пациенту, а не тратить время на поиск донорских органов, которые к тому же могут быть отторгнуты организмом реципиента. Но пока это лишь теория.
В случае с Питером медики получили немало важной информации. Его удаленные легкие отправили на экспертизу, подвергнув кропотливому молекулярному анализу, а также другим методам изучения. И оказалось, что, попытайся врачи поддерживать работоспособность этих органов, если бы они предприняли действия, которые позволили бы легким остаться и работать в теле мужчины, все спустя какое-то время закончилось бы печально.
Экспертиза разных участков удаленных органов показала серьезные повреждения, вызванные работой собственной иммунной системы Питера, такие же можно наблюдать при необратимых и разрушительных заболеваниях легких. Клетки, ответственные за восстановление тканей, практически полностью «вымерли», а ответственные за образование рубцов были повсюду: структура тканей полностью и безвозвратно изменилась. Так что какие бы действия не предпринимали медики, как долго не держали бы Питера на системах искусственного дыхания, позитивного результата они бы не достигли.
«При тяжелом течении РДСВ традиционная стратегия заключается в продолжении поддерживающей терапии и надежде на улучшение состояния легких. Наши же данные показывают, что в некоторых случаях пациенты не выздоровеют, если им не будет проведена двойная трансплантация легких», — отметил Анкит Бхарат.
Следующим шагом должны стать разработка протоколов и биомаркеров, которые позволят определить, имеет ли смысл поддерживающая терапия или в каких-то случаях необходимо сразу рассматривать трансплантацию, не дожидаясь резкого ухудшения состояния пациентов.
«Я знаю, что молодые пациенты умирают почти каждую неделю только потому, что никто не понимал, что трансплантация — самый подходящий вариант. При тяжелых повреждениях легких, вызванных респираторными вирусами или инфекциями, даже на острой стадии, трансплантация легких может спасти жизнь», — считает хирург. По его словам, в планах — коммерциализировать испытанное на Питере решение, что позволит применять метод более широко.
Все дело в волшебных пузырьках
Может, спустя какое-то количество времени человек научится заменять все органы на искусственные. История знает примеры, когда количество пересаженных органов поражает: рекордсменкой считается американка Аланна Шевенелл. В детстве у нее диагностировали агрессивную форму рака, и, чтобы спасти ее, в 2012 году врачи заменили 9-летней на тот момент девочке пищевод, печень, желудок, селезенку, поджелудочную железу и тонкий кишечник (судя по доступной информации, сейчас она живет нормальной жизнью). Но все органы были донорскими.
Искусственные же нередко используют как «подмену» на срок поиска донорского, некоторые можно «интегрировать» в тело — например, сердце, а вот легкие пока остаются лишь достаточно громоздкими внешними устройствами. И даже в этом случае их производительность заметно уступает настоящим.
Ученые рассматривают разные возможные конструкции искусственных легких: биогибридные с применением синтетических материалов и живых клеток для имитации легочных альвеол («пузырьков»). По принципу работы биогибридные легкие могут быть близки к ЭКМО, а основная задача — создать компактную конструкцию, близкую к биологическим легким. А они, для справки, имеют от 100 до 140 квадратных метров «дышащей» поверхности за счет тех самых альвеол.
А еще предлагают носимые временные легкие, которые представляют собой контейнер наподобие компактного рюкзака. Есть и другие разработки, но в лучшем случае на стадии прототипов, потому сейчас к перспективным «спасителям жизни» относят предложенное Бхаратом решение.
Есть о чем рассказать? Пишите в наш телеграм-бот. Это анонимно и быстро
Перепечатка текста и фотографий Onlíner без разрешения редакции запрещена. ga@onliner.by

Реклама
Онлайн-покупки на market.life.by — это легко!
Всё от зарядных устройств, колонок, самокатов до телевизоров и смартфонов! Удобное оформление онлайн и выгодная оплата: собственная рассрочка на 12 месяцев и рассрочка от Банка до 24 месяцев.
Все для отдыха и развлечений — в Life Маркете!