Опасный эксперимент или спасение жизни? Что стоит за первой успешной пересадкой свиного сердца человеку
Опасный эксперимент или спасение жизни? Что стоит за первой успешной пересадкой свиного сердца человеку
В первой половине января 2022 года появилась благая весть: медики впервые провели успешную пересадку живому человеку донорского сердца от свиньи. Можно ли считать это прорывом? Наверняка. Однако остается еще огромное количество нюансов, оставшихся за рамками сухих новостей. Мы коротко расскажем о том, какой путь пришлось проделать ученым, чтобы добиться успеха. Хотя окончательно говорить о нем еще рано.
Дэвид Беннетт стал первым в мире пациентом, успешно прошедшим через трансплантацию свиного сердца (организм не отторг его моментально). Однако он не первый, кого врачи пытались спасти, пересадив орган животного.
Пионеры трансплантации
На самом деле мысль о том, что пересадка органов может спасти жизнь или помочь серьезно больному, будоражила людские умы не одно столетие. Однако современная трансплантология родилась куда позже: ее ростки стали активно появляться в начале прошлого века. Проводились эксперименты над животными, предпринимались попытки пересадки органов и человеку — без особого успеха.
Первой успешной трансплантацией почки принято считать операцию, проведенную в 1902 году хирургом Эмерихом Улльманом. Тогда, правда, речь шла об аутотрансплантации, в которой одновременно донором и реципиентом выступила собака. Почка сохраняла свои функции на протяжении пяти дней. Позже Улльман попытался провести межвидовую трансплантацию с донором козлом и реципиентом собакой, но животное не выжило.
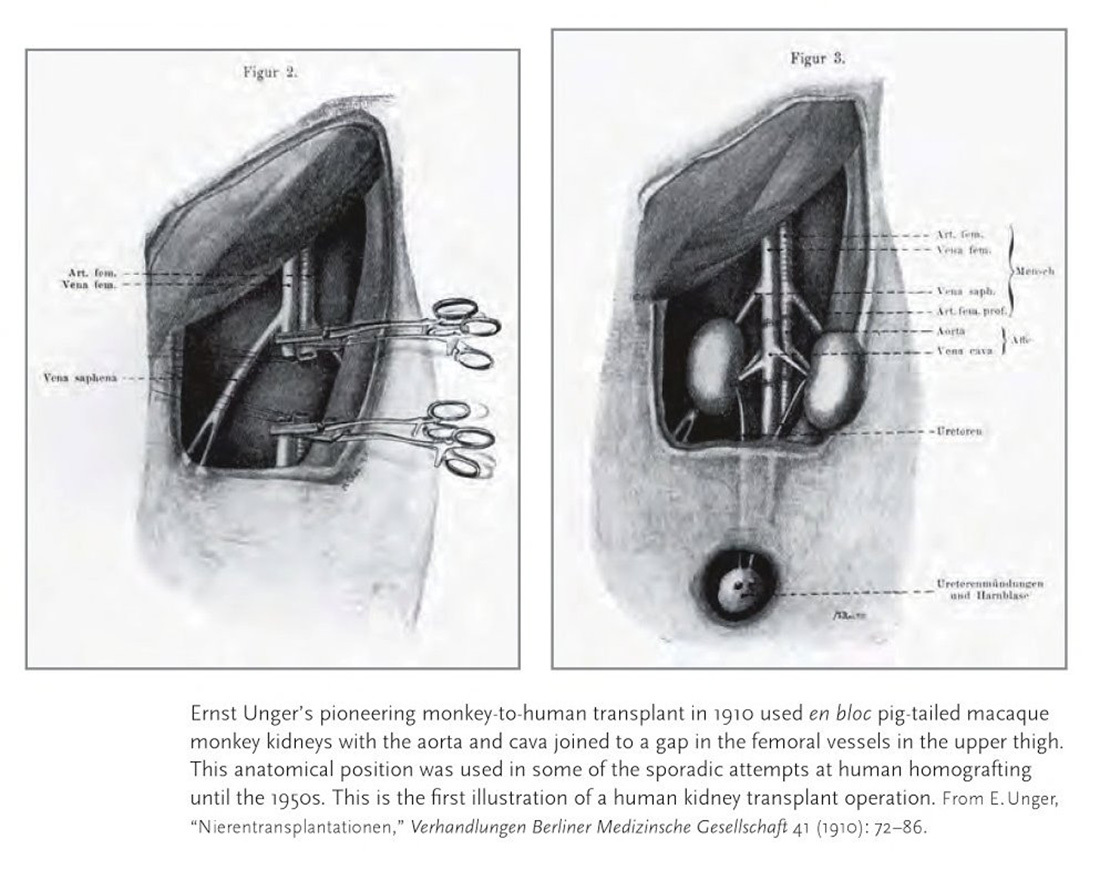
В 1909 году коллега Улльмана, немецкий хирург Эрнст Унгер, предварительно проведя около 100 трансплантаций почек животным, попытался пересадить почку обезьяны человеку (предпринималось несколько попыток). Однако успех вновь достигнут не был: органы работали от силы пару дней, пациенты умирали.
В начале прошлого века направление активно изучалось и другими представителями медицины и науки — чаще всего в этой связи упоминаются имена Матье Жабулея и Алексиса Карреля (которые, кстати, были не прочь покритиковать друг друга).
В первой половине 1930-х годов случилось два важных события. За первым стоит американский хирург немецкого происхождения Лео Лоеб, изучавший раковые заболевания. Он также активно интересовался трансплантацией кожи. Лоеб пришел к выводу, что на интенсивность и сроки отторжения аллотрансплантата (когда пересадка проводится в пределах одного вида) оказывает влияние генетическое несоответствие донора и реципиента. В дальнейшем эта теория развивалась.
Кроме того, примерно в это же время украинский хирург Юрий Вороной предпринял первую попытку пересадки почки от умершего человека живому пациенту (это была женщина с острым отравлением ртутью, и почка должна была стать временной мерой). Почка не прижилась, пациентка скончалась. Как позже писал ученый, причина могла заключаться в долгом (около шести часов) хранении почки перед пересадкой в неподходящих условиях, а также в полном несоответствии групп крови донора и реципиента.
Вороной не оставлял попыток разработать эффективную технологию пересадки, но успеха так и не добился.
Подчеркнем, что выше упомянуты лишь немногие из тех, кто внес значительный вклад в развитие трансплантологии.
Современная трансплантология
Новой точкой отсчета, с которой начиналась современная трансплантология, иногда называют первую половину 1940-х годов, упоминая в этой связи Питера Медавара. До этого он, кстати, активно критиковал (иногда даже говорят: дискредитировал) Лоеба, за что имя последнего, рассказывая историю трансплантологии, нередко забывают.
В 1940 году молодой британский ученый лично столкнулся с тем, что называют ужасами войны. Неподалеку от его дома в Оксфорде потерпел крушение подбитый бомбардировщик. Пилот выжил, однако тело его было полностью обожжено. Медавар, который специализировался на зоологии, в это время как раз изучал способы лечения ожогов и применения для этих целей антибиотиков. Поэтому медики попросили его помощи — вероятно, никто из них, как и сам Медавар, не сталкивался с ожогами столь высокой степени и таким объемом повреждений. Тогда же стало очевидно, что медицина может предложить способы облегчить пациенту страдания и сохранить ему жизнь (речь шла о переливаниях крови и применении антибиотиков), однако последствия никуда не денутся.
Попытки пересадки кожи от доноров не приводили к желаемым результатам, организм отторгал ткани. Причины не были очевидны. Звучали разные предположения (например, неудачный итог могли связать с работой хирурга: «не так отрезали, не так пришили»). Медавар решил разобраться в вопросе глубже. Он смог получить грант от организации War Wounds Committee, существовавшей непродолжительное время во время Второй мировой войны, и вместе с пластическим хирургом Томасом Гибсоном взялся за работу.
Проведенная работа позволила Гибсону и Медавару выдвинуть теорию, которая была проверена на пациентке, фигурировавшей в документах как миссис Маккей (Mrs McK). У нее были серьезные ожоги. На одну из поврежденных областей перенесли кожу с ее же бедра, на другую — с бедра ее брата. Спустя пару дней медики выяснили: организм миссис Маккей начал отторгать кожу родственника, ткань разрушалась.
Ученые продолжили исследования, однако уже на кроликах, проведя сотни операций по трансплантации их кожных покровов. В итоге пришло понимание: операция станет успешной в том случае, если удастся подавить иммунный ответ организма реципиента (а этот ответ усиливался с каждой новой повторной операцией).
К аналогичным выводам об иммунном ответе приходили и коллеги Медавара, в том числе хирург Джим Демпстер. Последний считался признанным экспертом в области теоретических исследований, выпустив более 100 трудов на тему пересадки почек у собак (эксперименты, судя по всему, активно проводились именно на этих животных). Так же считал и француз Жорж Матэ, который в 1958 году первым в мире провел пересадку костного мозга.
Впоследствии врачи нашли способ бороться с иммунным ответом, одновременно проводя все новые операции (правда, поначалу их результатом становилось лишь непродолжительное продление жизни получателя донорского органа). Так, в практике применяли облучение ионизирующей радиацией, спустя много лет появились мощные иммунодепрессанты (такие препараты пытались разработать еще с 1950-х годов). Кроме того, отторжения органов не случалось при их пересадке от идентичных близнецов, но об этом было известно и ранее.
Именно способ преодоления иммунного ответа вернул научный интерес к трансплантологии, который на время угас (время с 1964 по 1980 год иногда называют плато или периодом консолидации), а также открыл новые перспективы. Понадобились и прошлые наработки по сохранению донорских органов.
Сердце бабуина и Бэби Фэй
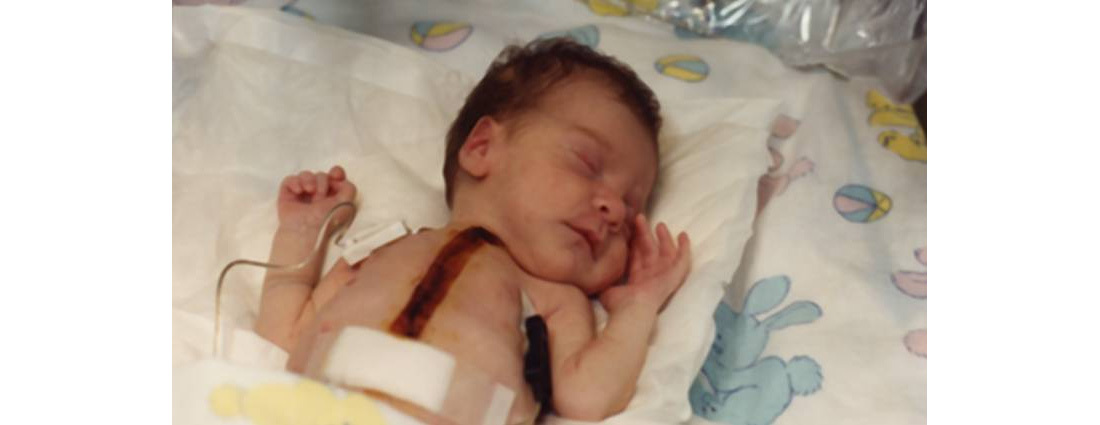
Попытку провести операцию по межвидовой пересадке сердца провели в 1984 году. Пациенткой стала девочка Стефани Фэй Боклэр Трафаган, однако в прессе ее прозвали Бэби Фэй. Она появилась на свет в клинике калифорнийского города Барстоу, и вскоре у нее диагностировали редкий синдром гипоплазии левых отделов сердца (левая часть сердца не была развита должным образом).
Медики попытались помочь Бэби Фэй, пересадив ей сердце бабуина. Это рассматривалось как временная мера: операцию нужно было делать немедленно, а подходящего донорского органа от умершего новорожденного в распоряжении у врачей попросту не было (по понятным причинам это чрезвычайная редкость).
Спустя примерно три недели девочка умерла: организм отторг сердце. Однако она прожила намного дольше, чем другие пациенты с ксенотрансплантатами (органами, полученными от представителя другого вида). Одной из основных причин назвали несоответствие групп крови. Избежать этого было практически невозможно: группа крови, аналогичная той, что была у Бэби Фэй, есть примерно у 1% бабуинов.
Операция сама по себе шокировала общественность, а некоторые коллеги детского хирурга Леонарда Бейли, проводившего операцию, восприняли его поступок в штыки. Подключились к обсуждению и организации по защите прав животных — к этической стороне вопроса о том, нормально ли забирать органы у умерших или находящихся в вегетативном состоянии, добавилась новая тема.
Но важнее было то, что после 1984 года Бейли и его коллеги провели сотни операций по пересадке сердца у новорожденных, которые смогли выжить. Однако о ксенотрансплантации на время забыли. Тем не менее хирурги продолжали проводить эксперименты с межвидовой трансплантацией сердца и других органов у животных, были среди них и полностью успешные.
Генетически модифицированная свинья и ее сердце
Очередная попытка провести пересадку сердца животного человеку была предпринята американскими хирургами в январе 2022 года. На этот раз методика значительно отличалась от прошлых случаев, ведь вопрос ксенотрансплантации как одного из самых перспективных способов получить «бесконечный» запас органов активно прорабатывали, раз в несколько лет сообщая о новых прорывах.
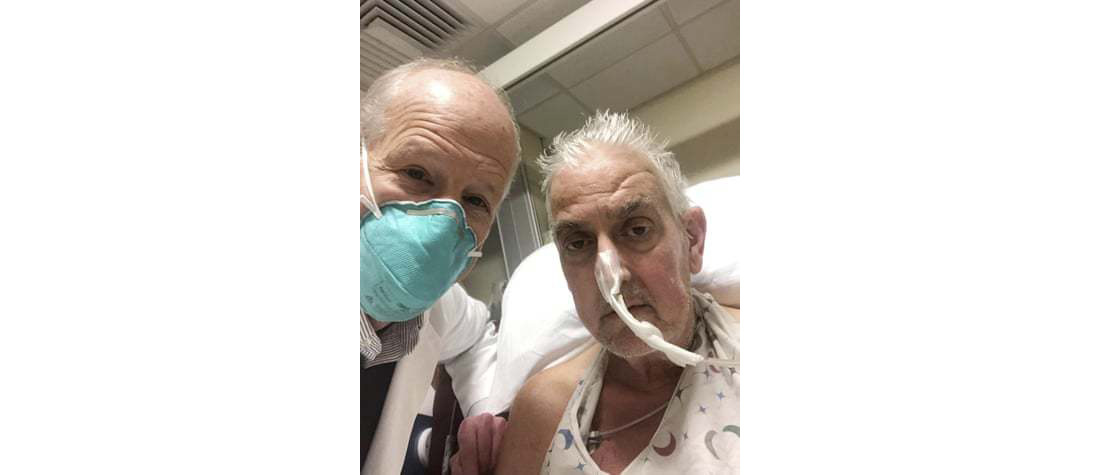
Как на этот раз медикам удалось минимизировать риски отторжения полностью чужеродного органа? Реципиентом сердца стал 57-летний Дэвид Беннетт, донором — годовалая 110-килограммовая свинья с отредактированными химическим способом генами и взращенная на специальной диете, которая была выбрана, кроме прочего, потому, что ее органы близки человеческим. Стоит отметить, что немногим ранее, в декабре, была проведена экспериментальная операция по пересадке свиной почки человеку. Тогда, правда, реципиентом стал пациент, чей мозг был признан мертвым. Целью было продемонстрировать возможность того, что пересаженный орган не будет моментально отторгнут.
В рамках подготовительного этапа у свиньи было удалено четыре гена, а также добавлено шесть человеческих. Это требовалось для того, чтобы избавиться от присутствия определенных молекул сахара, способных вызвать отторжение органа, подавить чрезмерный рост сердца, а также обеспечить дополнительную «совместимость» с иммунной системой получателя органа.
Дэвида Беннетта, в свою очередь, потчуют экспериментальными лекарствами, которые еще не успели пройти все этапы испытаний. Для него это русская рулетка, но, вероятно, шансы выжить все же выше, чем без операции (он не может претендовать на получение человеческого донорского сердца или его искусственных компонентов). И вновь важный момент: Беннетт не является первым живым существом, получившим генетически модифицированное сердце, но стал первым живым человеком, чей организм не отторг «пришельца».
Что дальше?
Дальше медики будут наблюдать за состоянием пациента. Срок жизни пересаженного свиного сердца, как продемонстрировали эксперименты на животных, ограничен. Кроме того, реакция иммунной системы, которая приведет к отторжению органа, может начаться через 10, 20, 30 дней. Беннетт это прекрасно понимает. И при любом исходе медики получат такую нужную им информацию о том, как действовать дальше: в мире сотни тысяч людей ожидают пересадки органов, ежедневно десятки умирают, не дождавшись своей очереди.
Но также остаются вопросы, связанные с этической стороной дела. Высказываются и опасения касательно появления новых заболеваний, спровоцированных межвидовыми трансплантациями (при редактировании генов можно что-то случайно пропустить). Поэтому некоторые медики считают более важным разработать новые способы лечения известных заболеваний, приводящих к повреждению органов.
Источники: The Conversation, Historical Overview of Transplantation, Cardiac Xenotransplantation: Progress and Challenges, Xenotransplantation: A Historical Perspective, Loma Linda University Health, Nature, USA Today, Medical News Today
Читайте также:
- Омикрон создали биохакеры, «непонятные» лаборатории и мыши? Что сейчас известно о новом штамме коронавируса
- Из «семейного подряда» в крупнейший синдикат якудза. История группировки Ямагути-гуми
Наш канал в Telegram. Присоединяйтесь!
Есть о чем рассказать? Пишите в наш телеграм-бот. Это анонимно и быстро
Перепечатка текста и фотографий Onlíner без разрешения редакции запрещена. ng@onliner.by