Врач БСМП: «ИВЛ — это не приговор, но пациент занимает аппарат минимум неделю». Оставайтесь дома, ведь место может быть занято
Аппараты искусственной вентиляции легких с момента начала пандемии COVID-19 являются ключевым фокусом внимания мировых СМИ, политиков и экспертов от здравоохранения. ИВЛ может спасти жизнь тяжелобольных COVID-19, хоть и не гарантирует положительного исхода болезни. Сами по себе аппараты не лечат. Говорим с анестезиологом-реаниматологом из БСМП Ольгой Светлицкой о практике применения аппаратов ИВЛ, времени, которое пациент проводит подключенным к ним, шансах на выздоровление и проблемах у пациентов с лишним весом.
Ольга Светлицкая работает анестезиологом-реаниматологом в столичной Городской клинической больнице скорой медицинской помощи, является кандидатом медицинских наук, доцентом кафедры анестезиологии и реаниматологии БелМАПО. С ней мы разговаривали в прошедшую пятницу — удаленно, по телефону. Полностью запись интервью можно прослушать в новом выпуске нашего научно-популярного подкаста Oh, hi Mars! (Apple Podcasts, Google Podcasts, "Яндекс.Музыка", Telegram-канал, прямое скачивание). Ниже находится текстовая версия этого подкаста.
Для чего нужны аппараты ИВЛ
Аппарат искусственной вентиляции легких предназначен для принудительной подачи воздуха или воздушно-кислородной смеси в легкие пациента. Основная цель — насыщение крови кислородом и удаление углекислого газа. Аппарат помогает врачам моделировать процесс дыхания у пациента, который по каким-то причинам сам дышать не может. Причин может быть много. Далеко не всегда это связано с повреждением легких.
— Практически все пациенты с тяжелой травмой головного мозга априори находятся на ИВЛ, причем длительное время. При повреждении мозга нарушается работа так называемого дыхательного центра, который находится в продолговатом мозге, и, соответственно, нарушается центральная регуляция процесса дыхания. У пациента с черепно-мозговой травмой все хорошо с легкими, но дышать самостоятельно он не может, потому что поврежден дыхательный центр или нарушена его работа, и импульс, который инициирует процесс активного вдоха, просто не формируется.
Импульс, который все-таки формируется, может не проходить к дыхательной мускулатуре. Такое случается при травме шейного отдела позвоночника.
— Например, банальная травма при прыжке в воду вниз головой. Каждый год несколько человек в стране ломают шеи. Импульс формируется, с легкими все хорошо, и с мышцами все неплохо, но импульс из головного мозга не проходит к мышцам. Порой эти люди навсегда остаются жить рядом с этим аппаратом ИВЛ.
Также аппарат необходим при сочетании нервно-мышечных заболеваний. В качестве примера такого заболевания Ольга упомянула Стивена Хокинга, который страдал боковым амиотрофическим склерозом.
ИВЛ и пневмония
Любой вирус — это генетический материал в оболочке. Чтобы размножаться, ему надо внедриться в клетку хозяина. Для коронавируса такая клетка — это наш респираторный эпителий, который выстилает нижние дыхательные пути.
— Он попал в эту клетку, внедрился, и клетка начинает работать на вирус. Свои функции в организме она уже не выполняет. Если у нее была функция проводить кислород, то она уже не может этим заниматься. Она занята тем, что продуцирует генетический материал вирионов. Когда их становится очень много, то она просто лопается, и вирус распространяется на остальные клетки. В месте повреждения наступает воспаление, отек.
Чем больше поражено альвеол, тем хуже будет состояние пациента, тяжелее пневмония. Через дыхательное горло в альвеолы в наших легких поступает воздух. Альвеола оплетена густой сетью капилляров — сосудов с тонкой стенкой, через которую происходит диффузия газов. Простыми словами: через альвеолы в артериальную кровь поступает кислород, а из венозной крови уходит углекислый газ.
— Если у человека есть пневмония, это всегда воспаление на уровне альвеол. Они воспаляются, отекают, там скапливаются клетки, лейкоциты, из-за чего альвеолы утолщаются, разрушаются. В результате этого кислород не может пройти через альвеолу в кровь. Это проявляется в виде гипоксии — снижения уровня кислорода в артериальной крови. Это опасное состояние, при котором начинают страдать все органы и системы человека. Нам нужен кислород, чтобы жить.
Как отмечает Ольга Светлицкая, в таком случае необходимо искусственно повысить объем кислорода, поступающий в организм пациента.
— Когда мы подключаем пациента к аппарату ИВЛ, мы моделируем процесс дыхания. С одной стороны, мы освобождаем пациента от этой работы: его мышцам не надо сокращаться, на эту работу не надо тратить ценный кислород.
Атмосферный воздух состоит из кислорода всего на 21%. А потому при пневмонии с помощью аппарата ИВЛ удается увеличить концентрацию кислорода во вдыхаемой смеси. Чем больше кислорода, тем больший его объем потенциально способен проникнуть в кровь.
— Поэтому перед тем, как перейти на ИВЛ, все пациенты проходят этап кислородотерапии, когда мы даем им подышать через назальные канюли (носовые катетеры). Это такая трубочка под носом (ее вы много раз видели в кино). Через нее подводят кислород. Сперва он попадает в баночку с чистой дистиллированной водой, увлажняется и дальше по канюлям подается человеку.
Благодаря этим канюлям концентрация вдыхаемого кислорода увеличивается до 40%. По словам Ольги, большинству людей с «ковидной» пневмонией на сегодня (интервью записывалось 17 апреля) достаточно носовых катетеров. С помощью лицевых масок поток кислорода можно увеличить до 60%.
— Если эти мероприятия не помогают, то единственный способ увеличить объем кислорода или создать другие параметры дыхания — это аппарат ИВЛ.
Также Ольга отметила, что в стране существует парк наркозно-дыхательных аппаратов — это частный вид ИВЛ-аппаратов. Они обычно стоят в операционных и нужны для общего наркоза. В отличие от стандартных аппаратов, у них есть система подачи газов, ингаляционных анестетиков. Теперь эти аппараты находятся в резерве, их можно перевести в парк обычных аппаратов ИВЛ.
Какие манипуляции производят с пациентом на ИВЛ
Ольга сразу отмечает, что в медицине не бывает легких и простых процедур — любая требует отработанных навыков и умений. Подключение к ИВЛ — некомфортная для пациента процедура.
— Изначально с первого этапа пациента переводят в медикаментозный сон. Некоторые называют это состояние искусственной комой. До момента пробуждения человек находится в этом состоянии, ему вводятся седативные лекарственные средства.
По опыту могу сказать, что большинство пациентов не помнят, что с ними происходило. Просыпаясь, они удивляются, не помнят всего, что с ними делали.
Процедура состоит из двух этапов. На первом проводится интубация трахеи, куда под визуальным контролем вводится дыхательная пластиковая трубочка. Этим всегда занимается только врач-анестезиолог-реаниматолог с помощью ларингоскопа. Прибор позволяет визуально наблюдать гортань, голосовые связки и вводить трубочку. На ее конце находится мешочек. Его раздувают, чтобы трубочка не выпала.
На втором этапе трубочка соединяется с респираторным контуром. Это трубки, которые идут непосредственно от аппарата. По ним пациенту подается воздушная смесь и удаляется отработанная. Затем врач (и только врач) выбирает режим и параметры работы аппарата ИВЛ: концентрацию кислорода, объем воздушной смеси и частоту ее подачи.
— Это может сделать только квалифицированный специалист, который разбирается в респираторной поддержке.
Медсестра может менять фильтры, просанировать больного, удалить мокроту из дыхательного контура. Но ни одна медсестра не может регулировать параметры ИВЛ.
— Необходимы очень глубокие знания по патофизиологии дыхания и кровообращения. Необходимо постоянно понимать, что происходит в организме человека, учитывать его индивидуальные особенности, особенности течения заболевания, повреждения легких.
Необходимо блестяще ориентироваться в кислотно-основном и газовом составе крови. Это практически навык врачей-анестезиологов-реаниматологов. Всему, что я перечислила, учатся если не годами, то месяцами. Обучить за два-три дня управлению режимами вентиляции, индивидуальному подбору невозможно.
Полежать на животе полезно?
За рубежом во многих больницах используют практику размещения пациентов, подключенных к ИВЛ, на животе. Так как площадь внутренней задней стенки легких больше, жидкость перетекает на переднюю стенку — таким образом удается повысить насыщенность крови кислородом.
Ольга отмечает, что так называемая прон-позиция стала рутинной практикой во всех реанимациях.
— По нашей службе мы прон-позицией пользуемся с 2009 года, когда у нас была вспышка гриппозной пневмонии. Мы рекомендуем использовать такую практику и в обычных перепрофилированных отделениях. Тем людям, которые, к сожалению, попадут с пневмонией в больницу, могут одним из первых этапов предложить лечь на живот. Это очень разумная тактика.
Появились научно доказуемые данные, что 16 и больше часов дают лучший эффект при тяжелом респираторном дистресс-синдроме в реанимации. Мы этим методом широко пользуемся для всех пациентов с COVID-положительной пневмонией. Таким образом перераспределяется вентиляционно-перфузионное отношение.
Ольга подчеркивает, что этот метод не лечит, но позволяет выиграть время для лекарственных средств, легче перенести эту патологию. После подключения к аппарату ИВЛ пациентов осторожно переворачивают на живот. Благодаря этому медики могут задать менее жесткие параметры вентиляции, лучше расправить легкие.
— Единственное, у нас есть сложность с людьми с большими животами и ожирением.
К сожалению, Беларусь находится на одном из почетных мест в мире по ожирению. Люди с пивным брюшком не могут лечь адекватно в эту позицию. Живот им будет мешать, он будет давить на диафрагму, еще больше поджимать легкие. Для таких полных людей, которые весят больше 120 килограммов, мы создаем возвышенное положение на койке.
Еще раз подчеркнем: от коронавирусной инфекции не существует лекарств с абсолютно доказанным лечебным эффектом. Есть экспериментальные препараты, в том числе и гидроксихлорохин, который недавно завезли в республику из Китая. Но, как и у любого экспериментального лечения, гарантий выздоровления нет. А в случае с гидроксихлорохином есть еще и ряд жестких побочных эффектов, которые могут доконать пациента.
Аппараты ИВЛ — это создание максимально идеальных условий для человека, чья иммунная система борется с вирусной атакой.
Сколько пациент остается на ИВЛ?
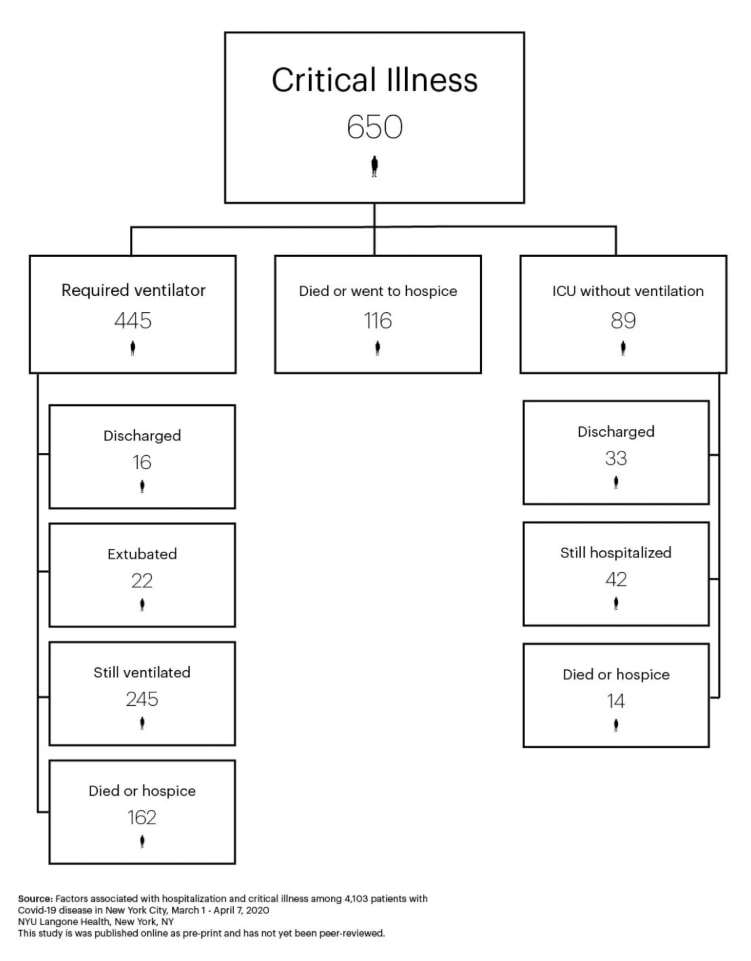
Ольга Светлицкая рассказывает, что респираторный дистресс-синдром требует ИВЛ не менее 7—10 дней, а то и несколько недель.
— Отсюда и исходит такая просьба или требование медработников по возможности оставаться дома. Мы умеем и неплохо лечим респираторный дистресс-синдром в нашей стране. И оборудования хватает. Но весь вопрос заключается в том, чтобы нагрузка на систему здравоохранения была адекватной. Человек с этим синдромом будет находиться на аппарате не день и не два — минимум неделю, а то и несколько это место будет занято.
ИВЛ — это не приговор. Достаточно большое число пациентов имеют перспективу поправиться. Безусловно, затрудняют их поправку хронические заболевания.
Если выполнять все, что говорят доктора, и вовремя все происходит, то шансы на поправку и возвращение к активной жизни достаточно велики.
Пневмония на дому — это не рискованно?
В середине апреля Минздрав выпустил приказ, согласно которому люди с легким и бессимптомным течением COVID-19, нетяжелыми и не коронавирусными пневмониями будут лечиться на дому. Не рискованный ли это шаг?
— Там же не всех отправят по домам. Группы риска не будут отправлять. Решение принимается осмысленно по ряду критериев. Если есть предпосылки, что пневмония может утяжелиться, или есть признаки, что это произойдет, то человека оставят в клинике. Будут учитываться и возраст, и сопутствующие заболевания, и анализы. У нас есть маркеры, которые говорят о вероятности тяжелого течения.
За такими пациентами будет осуществляться наблюдение, в любой момент они могут позвонить врачу. У них будет памятка по всем действиям.
— Это правильная тактика, которая используется во всех странах мира. Нагрузка на систему очень большая. И в первую очередь мы рассчитываем помочь тем, кто в нас нуждается. Я, как реаниматолог, это очень приветствую. Если у меня у каждой койки стоит аппарат ИВЛ, то я в первую очередь рассчитываю взять более тяжелых пациентов.
Аппаратов достаточно?
Ольга Светлицкая поясняет, что аппараты ИВЛ производят и в Беларуси. В клиниках стоят как отечественные, так и импортные устройства, различных марок и возможностей. Их достаточно.
— На сегодня у нас есть парк свободных аппаратов. Как реаниматологи, относимся к этому спокойно.
Как и в автомобильной индустрии, на рынке респираторной техники есть аппараты высокого и среднего класса. При большом желании вы одинаковую скорость можете развить и на Hyundai, и на Lexus. В хороших руках поедет и менее известная марка.
Аппарат ИВЛ высокого класса — это тот, в котором есть так называемый интеллектуальный режим ИВЛ. В таких есть возможность ввести массу пациента, расчетную потребность в дыхании, и он сам посчитает, сколько пациент будет дышать, с каким интервалом и так далее. Он сам определит, когда надо помочь пациенту, когда надо дать ему возможность самому вздохнуть.
Но это никак не умаляет возможности других аппаратов. Они работают так же хорошо.
— В среде анестезиологов очень развит такой принцип подставления плеча. Если что случается, работает вся бригада. Мы друг другу помогаем. Мы ждем, что кто-то придет помогать нам. Очень сложно работать в палатах, в костюмах, в масках. Очень плохо слышно, жарко. Мы нуждаемся в помощи, которая связана с уходом за пациентом.
Читайте также:
- Он предупредил мир, но сам погиб в войне с эпидемией. История Карло Урбани и атипичной пневмонии
- Угроза COVID-19 преувеличена? Можно ли доверять статистике и когда бить в набат?
Важно знать:
- Коронавирус: первые симптомы и рекомендации по профилактике
- Как жить во время пандемии? Простые правила работы, общения и закупок
- 5 шагов, чтобы уберечь уязвимых родителей и бабушек с дедушками от COVID-19
- Хочу помочь медикам, которые сражаются с коронавирусом. Как это просто и быстро сделать?
Хроника коронавируса в Беларуси и мире. Все главные новости и статьи здесь
Наш канал в Telegram. Присоединяйтесь!
Быстрая связь с редакцией: читайте паблик-чат Onliner и пишите нам в Viber!
Самые оперативные новости о пандемии и не только в новом сообществе Onliner в Viber. Подключайтесь
Перепечатка текста и фотографий Onliner без разрешения редакции запрещена. nak@onliner.by